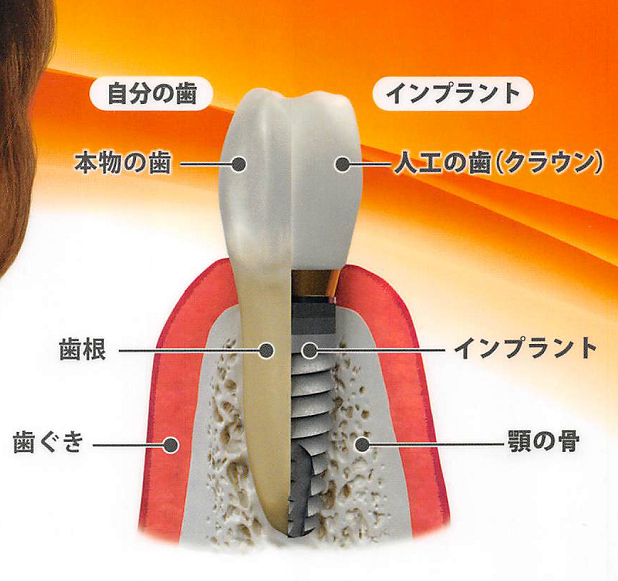
インプラントについて具体的に説明しているサイトは見た事有りません。
インプラントの簡単な例
- 喪失した部分にインプラントを行いその場所にセラミックの歯をセットすれば両方の歯を削ったりする必要は有りません。
- ブリッジの様に歯の無い部分の下に隙間が無いので物がダミー部分に挟まらない。
- インプラント歯が増える事でしっかりとした感覚が取り戻せます。
- 喪失した部分の骨の吸収がインプラントによって力を受ける事で予防される。
- 最近使用のインプラントはアバットのバリエーションが豊富で歯冠補綴が綺麗に仕上がります。
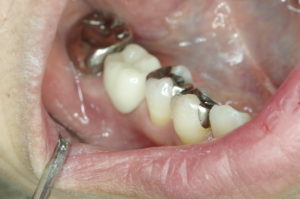
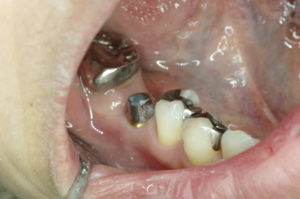
ブリッジをセットする場合両隣を大きく削って銀歯でセット
金属の厚み分大きく削る事で痛みが出るので普通神経を取ので歯の寿命は短くなります。
文章だけでは理解不能だと思います。具体的に動画で説明行っています。
審美歯科厚木海老名
インプラント16万円
セラミック5.5万円
インプラントの疑問について
どうしてインプラントが16万円で出来るのか?
インプラントを格安で行っている理由
インプラントの原価は2~5万円アバット2~3万円歯の部分2~4万円程これは仕入れが同じなので、どの診療所でも同じ製品その診療所の経営によって金額を変えているだけです。
格安インプラントという品質の物は無く、同じ品質のインプラントを格安で治療しているだけの事です。
同じものを検索かけると費用の概要が分かると思います。料金が高いと治療本数は少ない、治療技術は劣るのが理解できると思います。治療本数が少なければ高くせざるを得ないのです。1本30万 40万それ以上でインプラント受けようと思いますか?
インプラントおすすめは16万円税込みです
| メーカー | オステムosstem | バイオホライズンBioHorizons | ノーベルNobel Biocare | ストローマンStraumann |
|---|---|---|---|---|
| ロゴ |  |  | ||
| 税込総額 | 16万円 | 25万円 | 25万円 | 25万円 |
| インプラント |  7万円 7万円 |  14万円 14万円 |  14万円 14万円 |  14万円 14万円 |
| アバットメント |  3万円 3万円 |  5万円 5万円 |  5万円 5万円 |  5万円 5万円 |
| セラミック歯 |   6万円 6万円 |  6万 6万 |  6万円 6万円 |  6万円 6万円 |
インプラントの形態は先端にいくに従った細くなるルート型で2ピースが主流です。どのメーカーも類似形態です。
何処のインプラントメーカーも類似した形態になっている。固定がしやすいようにインプラント表面の溝が鋭く深くなってきている。インプラントネックまで溝が付与されていて骨吸収に対抗する設計になっている。
主流はインプラント植え込み位置がボーンレベル(骨の内部)形態は歯根類似のルート型
インプラントは確実に骨の内部に植え込まれないと定着しないので、歯肉剝離を行い病巣や肉芽組織を除去する必要が有る。病巣内部に入り込むと定着しません。インプラントは骨と密着して固定されて癒着するからです。下の動画は小臼歯インプラントの例です。インプラントが確実に骨の内部にある事を確認して手術は終了します。できれば骨のから0.5mm~1mm下部にインプラントが有るのが理想です。骨の内部にある事をボーンレベルと言います。サージカルガイドでは不確実になり目視出来ません。骨の状況によって骨との関係が上下します。封鎖キャップをインプラントに絞めて縫合し終了します。
価格設定が高い治療費の診療所より、安い診療所の方が過去の治療本数は多いし、慣れているので技術がハイレベルなのが理解出来ると思うのです
私の感覚ではインプラントの治療費はせいぜい20万円台が妥当なのでは?(現実40万円1本だと1か月の給料が飛ぶ人も多いのではないでしょうか?)またインプラントを行っている診療所は全体の2~3%位と言われています。つまり表示していても実際にはほぼ行っていないのです。ですから治療費が高いから良いのではなく、治療技術は反比例している事も考えておく必要が有るのです。
インプラントは手術なので長い年月の経験が必要です。
大学で教えている事は有りません。
せいぜいインプラントメーカーの2時間程の講習で終了書を飾っている程度なのです
自分で考え身に着けた独自の技術です。
インプラントの種類と治療費
インプラントは元来体内に入る部分を指していますが、診療所毎にインプラントフィクスチャーだけを表示させていたり、
インプラント+アバットメント+歯のトータルで表示していたりとまちまちです。
税込み1本16万円は神奈川県では1番安価ではないかと思います。
インプラント費用料金金額内訳
- インプラント体(人工歯根フィッキュスチャー)7万円 14万円2種類
- アバットメント 3万円 5万円
- 上部構造(歯)オールセラミック(金属不使用) 6万円
- インプラントプロビジョナル仮歯 4千円
- コンピューターシミュレーション(CT)無料
- 骨の状態神経走行と上顎洞を確認無料
- 基本手術料無料
- 静脈内鎮静法(恐怖感や吐き気)1万円
- インプラント(1歯16万円から)
- 骨が無い場合ソケットリフト通常無料何度も行いサイナスリフトの代わりに行う場合5万円
- サイナスリフト(基本的にソケットリフトで対応できます)15万円
インプラントとは
体内に人工物を植え込む事を意味し、他の外科手術で植え込む人工物も意味しています。
世間一般にインプラントと言うと歯科インプラントがイメージされると思います。
インプラントの歴史
スエーデンのブローネマルク教授が実験中にチタンが骨と結合する事を発見した事から始まっている事はよく知られてます。このことをオステオインテグレーションと呼び骨と金属チタンが体に親和性が良くチタンのインプラントが一般に使用されている理由です。もうすでに50年以上の歴史的発見として一般に知れ渡ってきたことです。このことは他の外科手術にも多大な影響をもたらしました。
日本ではどの様に広まったか?
40年程前に京セラが発売した人工サファイヤインプラントの講習会が盛んで、何時間かの講習で行っていました。
サファイヤは表面が滑沢で、治癒しても骨内で回転して結果は思わしくなかったのを覚えています。
形態はルート型とブレード型2種類でルート型は先端は平坦で細い部位には無理でした。結果が思わしく次第に京セラのインプラントは消滅しました。
インプラントは開業医が行っていただけで、大学では皆無の時代でした。
インプラントの歯根形態
以前形態としてルート型とブレード型と2種類存在していましたがブレード型は単独での歯冠は完成出来ないので今は行われていません。
ブレード型

主流は円柱状の歯根タイプになっています。インプラントの歯根の形態も変化してきていて初期の円柱状からルート型つまり先端に行くに従って先端が細くなる形態が一般的です。
素材はチタンで表面が微細構造処理されていて、機械的癒着を強固になる様に設計されています。アパタイトコーティング処理のインプラントも存在します。初期固定は科学結合で癒着が早く強固ですが、次第にアパタイトの吸収と感染に弱い点欠点が有ります。また形態の変化として改良されたのは、ネックまでスレッドが切って有りネックの鏡面処理が無くなりました。

先端がフラットなインプラントだと骨にドリルを行う時、骨幅が太ければどんなドリルでも食い込みますが、吸収を起こした細い骨ではドリルが入りません。たまに国産の先端のフラットな1体型のインプラントを見かけますが、症例は限られるので他のインプラントを使用を行っているはずです。
インプラントの表面性状
チタン表面処理
チタン素材の表面処理のインプラントが主流で初期の機械研磨から、ラフサーフェイスつまり荒いミクロの凹凸を付ける事で、骨の増殖が溝に入り込み維持力を上げようとする考えに基づき各社技術開発が進んできました。ストローマンインプラントのSLAは代表的な表面処理でチタン表面をサンドブラスト処理で凹凸を付けて酸処理する事でより細かな凹凸を仕上げる技術です。
Ti Uniteはノーベルバイオケアの凹凸の技術でその細かさに多少問題点があって改良されてきているようです。他のメーカーもラフサーファイスに同様の開発が進められてきました。
アパタイトコーティング処理
リン酸カルシウムである歯の主成分のハイドロキアパタイトをインプラントにコーティングする事で癒着の期間の短縮と機械的でなく科学的結合を生じさせより強固な状態を期待し行われてきた。しかしハイドロキアパタイト(HAコーティング)のインプラントの10年以上の生存率は期待したほどではなかったようです。以前使用た経験では10年以上経過すると感染に対して弱く骨吸収が急速に起きて脱落する事を経験しました。ですから海外国内で殆ど使用されなくなっているのが現実です。
30年以上前のインプラントの形態
アパタイトコーティングされて先端がフラット ネック部分が鏡面処理されていた古い形態と構造のステリオス製品のインプラントでノーベルバイオケアに吸収合併今は無い
インプラントのネックの状態
ネック部は以前機械的研磨のインプラントが多かったのですが、今はネック部分までスレッドが切ってあって機械研磨は無くなっています。
機械研磨は1回法のインプラントではよく見られたのですが主流は2回法に変わっていて、ボーンレベルつまり骨の中に0.5~1mm深く埋入するのが基本になっているからです。
歯科のインプラントは医科のインプラントと違って体外である口腔に露出して噛む機能を持たせているため、細菌感染にさらされているので感染が骨内に広がりインプラントの脱落の可能性が有るのです。その為ボーンレベルに変化してきています。感染は常に有り本人の免役抵抗性 インプラント接合部の清掃性 インプラントの性質 咬合等の関係と思われます。
インプラントと差し歯の違い
よく聞かれることに歯が無くなった所に差し歯をしてくださいと言われることが有ります。しかし歯の根が有って初めて差し歯が出来るので、骨の中に差し込むのはインプラントで差し歯では有りません。差し歯は歯根に歯冠部を差し込む歯冠修復の事で歯槽骨に対しての外科処置であるインプラントとは全く異質の治療です。歯根は骨と直接結合しているのではなく歯根膜と呼ばれる組織を介して結合しています。歯根膜は噛む圧力を感じるセンサーで、痛みが出るとそれ以上噛めませんが、インプラントは骨と直接結合なので筋肉の力が咬合力になります。
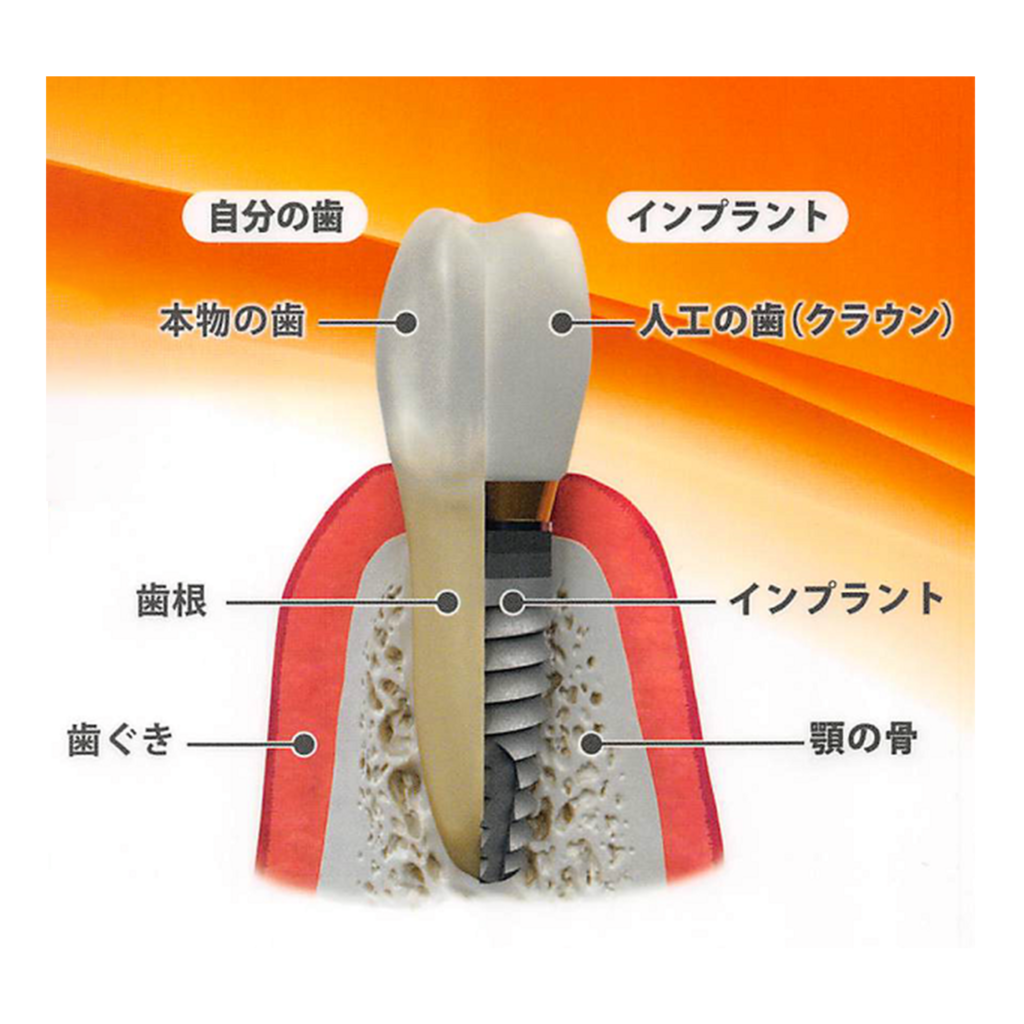
歯が喪失した時の治療法簡単で短期間で終わる方法順
入れ歯
複数本から全て無くなっている状態までの治療として広く一般に行われています。
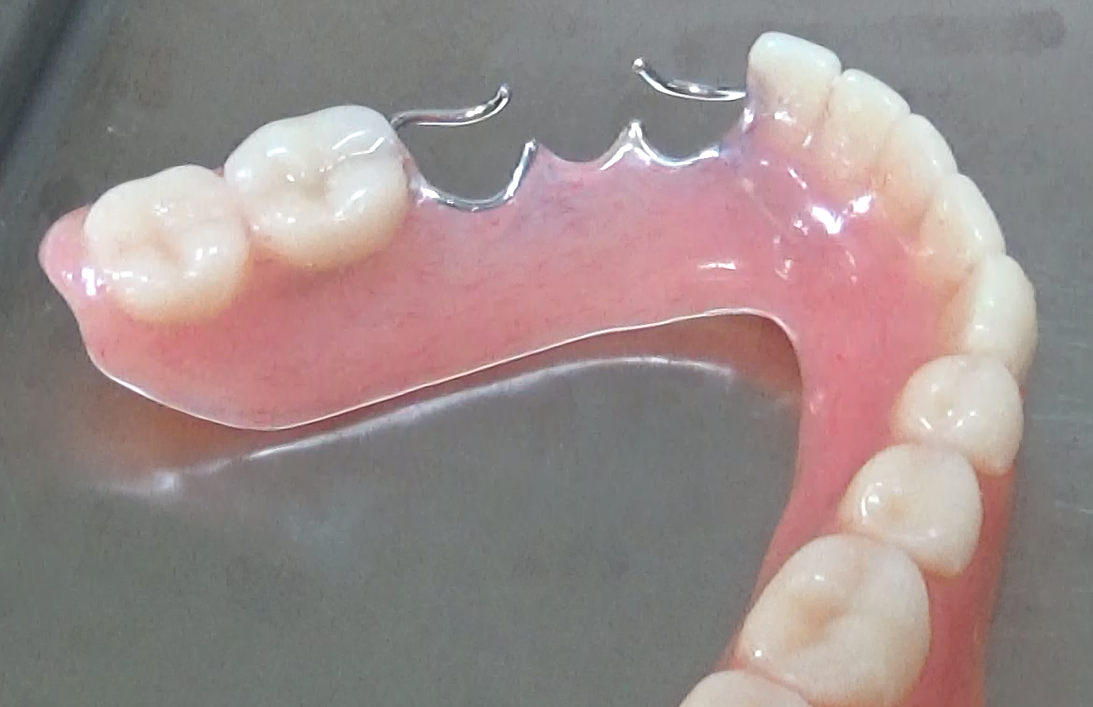
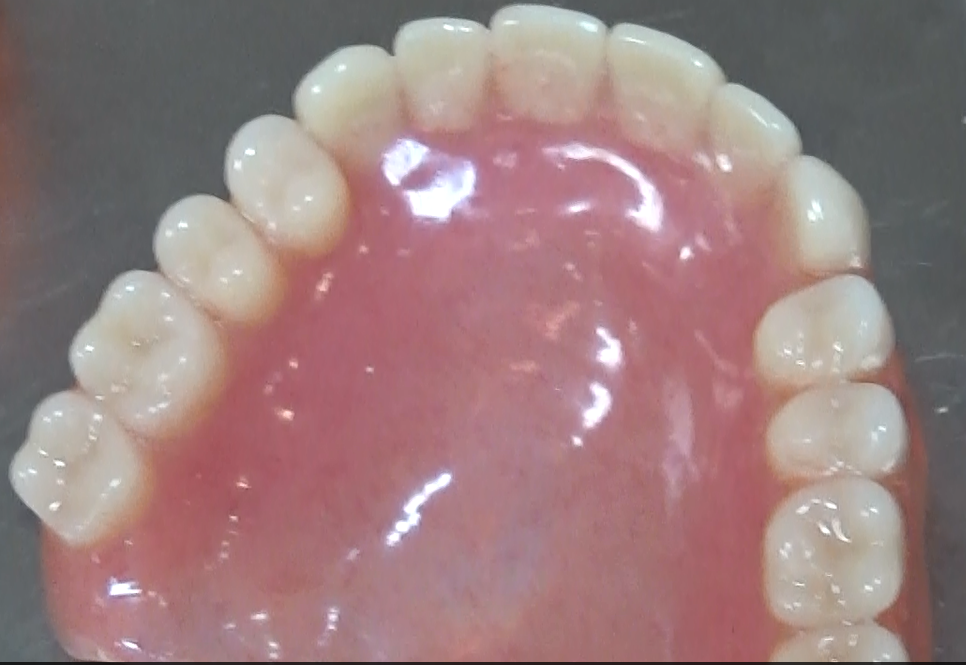
メリット
健康な歯は削らない
手術の必要が無い等です
デメリット
大きなプラスチックを口に入れるため違和感が強い
噛む力は健康な歯の数分の一程度で歯は体重程50kg程出せますが、プラスチックが粘膜に力を受けて噛んでいるために、粘膜の痛みを感じた時点で噛む力が出せません。5~10kg程の咬合力と言われています。硬い食物やしなる食品は噛むことが不可能です。
部分入れ歯は針金が歯に引っ掛けている事で入れ歯を固定しているので、引っ掛けている歯に負担がかかり、その歯がいずれ動揺する結果となり、抜歯でより大きい入れ歯になっていきます。
大きいプラスチックを入れている事で、発音障害が発生することが多いです。
プラスチックが粘膜を覆う事で熱感や味覚に影響が出やすいです。
入れ歯はプレスチックで出来ていて手入れをしないと匂いの原因になります。匂いはプラスチックにしみこんでいくので手入れを怠ると不衛生で口臭の原因になります。よく入れ歯が落ちる動画を目にしてよいきもちでは無いと思います。長年入れ歯を使用していると、骨の吸収で入れ歯も入れられなくなり流動食になる患者の例が有る。
ブリッジ
メリット
ブリッジは欠損した歯の両隣の歯を半分ほどに削り被せて橋渡しして固定する治療法です。取り外し出来ないので違和感は少なくて済みます。入れ歯程の違和感は有りません。
デメリット
抜けている歯の力を両隣で受けるため、支台になっている歯に過重負担となって歯が喪失する可能性を考えないといけません。削る事で歯が凍みる事から歯の神経を取る事も多く、歯に対してのダメージの多い治療法です。次に歯にトラブルになった時抜歯になり、入れ歯になる事もあり得ます。一番奥の歯が無くなった時ブリッジは不可能です。
両隣を削って銀合金でブリッジをセット
ブリッジ作成の為の歯髄処置
ブリッジの為に歯を半分位削ると凍みたり痛みが出て耐えられので通常神経を取る処置を行う事が多い
インプラント16万円
メリット
メリット入れ歯はやブリッジに有る欠点が無いつまり自分の歯を削らず、その喪失部分だけの治療で済むという事です。大きなプラスチックが口に入らない事で違和感は殆どありません。歯がその部位に入り喪失部位が復活して以前の状態に近い感覚が再現がされます。食生活の改善と健康増進が図られそのことから受ける恩恵は計り知れないと思います。食事が困難になるとその有難さを感じるものです。歯が無いと流動食で対応できますが、動物なら歯が無いと生存不可能です。
手術ですが治療時間として行っている側からすると水平埋伏智歯抜歯よりも簡単で1本5~10分程で終了します。骨の状態で難易度が上がり手術の難しくなる事も稀に有ります。
痛みに関して私の診療所ではハイドロコーチゾンの注射を行い腫れや痛みの予防を行います。
- 取り外す必要のない歯の回復
- 自然な噛み心地
- 外見の回復
- 発音障害が無くなる
- 骨の内部に咬合力が伝わる事で顎の骨の吸収が防げる
- 咀嚼の回復で健康の寄与が大きい
デメリット
手術が必要で、自費診療である事、治療期間が3~6か月あるいはそれ以上に及ぶ事が有る事です。
インプラントの年齢制限について
成長が終わる時期から行う事が出来ます。18~20位から上は外科処置が行える年齢なら可能と考えております。
実際80代の方に入れ歯が動いて食事困難な為ロケーター義歯を行った事が有ります。
インプラント治療の流れ
審査とインプラントの計画
パノラマレントゲンで全体の咬合状態 歯周病の状態等 喪失部位とその咬合例えば反対側に歯が伸びている等の状態確認 CTでインプラントに必要な骨の厚み深さの確認、特に下顎であれば下歯槽神経との関係、上顎で有れば上顎洞までの距離の確認し、使用インプラント体を確認しています。
インプラント埋入手術1時手術
通法により切開してドリルを入れる事により適応する穴を骨に形成します。指定のトルクをかけて骨にしっかりと固定します。通常3~6か月特殊な場合1年近く骨との癒着を待ちます。術後は予防的にステロイドの注射によってほぼ痛みや腫れは減少して思ったほどの症状は出ない事が多いです。仮に出たとしても、アセリオや他の薬剤や点滴によって症状は無くなります。なお治癒促進にビタミン剤等の点滴で治癒は促進されます。
ガイドを使用したインプラント
サージカルガイド ガイデッドサージェリー等呼び名は色々ですが、CTで確認した骨の状態と実際が食い違っている事が多々有り、骨中に確実にインプラントを埋入しないと脱落 癒着不良になるため使用していません。肉芽や病巣内に入った場合癒着しません。上顎は上顎洞までの距離が無い事も多くソケットリフトの必要な場合も多く使用頻度は多いとは思われません。
ガイドを装着している時間に簡単なインプラントなら5分程で終わります。
ガイドは基本的に抜歯後かなり経過して骨の安定した時に使用可能となります。
抜歯直後は肉芽組織が有って骨は凹凸が強く、使用に適しません。
インプラント当日の注意について
- インプラントは手術なので腫脹 出血 疼痛の可能性が有ります。その症状の緩和に治療手段が有りますので申し出ください。
- 手術当日はなるべく休める時をお勧めします。
- 上顎でソケットリフトの場合上顎洞に接近しているので副鼻腔炎や鼻出血の可能性が有ります。鼻を強くかむ事を控えてください。
- 手術なので抗生物質服用をお願いします。
- たばことの因果関係で手術全般に悪影響が言われています。ニコチンとCOが血行障害を起こす事で癒着不良が予想されます控えてください。
- 局所のインプラントでは食事制限は有りません。ただし手術部位を刺激しない様にお願いします。
- 歯磨きは口腔細菌を減らす意味で重要ですが、手術部位を刺激しない様に行ってください。
- 静脈内鎮静法で薬剤を注射すると平衡感覚や認識 記憶に影響が出る為運転や仕事は控えてください。
2時手術(インプラントの結合を確認して頭出し)
癒着を確認してインプラント体の頭部を粘膜の内部から掘り出します。
ヒーリングアバットを装着して歯肉の治りを待ちます。
インプラントの頭出し 仮のアバットメントセット 歯肉パンチだけで覆っている歯肉は取れない。
特に深いと血液でアバットがセットしにくい、仮にヒーリングアバットか仮のアバットメントをセットして歯冠方向を確認している。
アバットメント装着
インプラント体にアバットメントを接続して30ニュートン程のトルクで結合させます。
歯冠補綴
最後に歯の作成です。最近は型取り等せずにデジタル印象で作成します。
出来上がった歯冠をアバットにセットで治療終了です。
前歯にアバットメントをセットしてセレックオムニカムで光学印象 ロボットMCXLがセラミックの歯を削り出しファイヤーで焼き上げてセット
一般的には型取りして石膏模型に置き換え、技工所に送り1~2週間して技工士が手ずくりした技工物をセットします。セレックでは光学印象で光の反射で立体構造をを作りインプラントの上の歯を歯科医が設計作成します。精度は型取りしないので正確です。
インプラントの種類
一体型
インプラントとアバットが一体になったワンピースのインプラントです。殆ど使用されていない理由は植え込んで癒着する前に力を受けると脱落する事と、歯肉の上に突出しているので感染リスクが高まる。対合歯の方向に合わせる場合アバットの方向を変える事が出来ない等不便な点が多いからです。
先端がフラットで細い所にドリルを入れると骨が飛んで埋入に必要な骨が無くなる厄介なインプラントです。今の主流は2ピースルート型です。
2ピースインプラント
インプラントとアバットが分離しているタイプでインプラントの癒着確認の後アバットメントをインプラントに既定のトルクを掛けてセットするタイプのインプラントです。
2ピースインプラントはアバットがネジで固定されているので、1日に想像できない程衝撃を受けるので、ネジ潤みが考えられます。インプラントメーカーの緩みの防止策が各社工夫されています。
抜歯後インプラントを行う場合
通常2~3か月待って抜歯部位の治癒状態 病巣が有って抜いた場合は特に治癒状態を確認してインプラントを行います。
抜歯部位の骨が良好で前歯部位であれば、抜歯と同時に行う抜歯即時インプラントが可能な事も有ります。前歯部位は単根でインプラントの穴に類似しているからです。
インプラントと歯はどの様に違う?
歯が骨と結合しているのは、歯根膜と呼ばれる軟組織を介して結合している状態で骨と癒着していないのが普通です。
インプラントはOsseointegrationオッセオインテグレーションと呼ばれる造語のとうり顎の骨と癒着一体化の状態で軟組織は介在していません。つまり歯根膜の様なセンサーが無いので咬合力が筋肉の力だけ出てしまうのです。
過度な力が働いたときインプラントの周囲の骨の吸収が強く起きる事が考えられるので注意が必要です。
上顎で上顎洞までの距離が無いソケットリフトについて
ブリッジや義歯を長年使用していると骨が吸収して上顎洞に近い事が多い。ソケットリフトで対応する場合ドリルを多少細い形状を使用し、太いインプラントに強いトルクをかけてねじ込む事により、インプラントと骨との接触面積が増加して維持力の増加が期待される。たたき上げた骨と歯槽提との間が近いほど骨の増殖に良い結果になる事が予測される。
注意点
上顎洞炎がある場合悪化させる事が有る。行った経験が少ないと上顎洞のシュナイダー膜を破り上顎洞炎の原因になる。上顎洞内にインプラントが迷入しないように手術おこ行わないと上顎洞からの除去が大変等
上顎洞までの距離が無いサイナスリフトについて
5mm以下の骨の場合頬側の薄い骨を開口して、上顎洞粘膜であるシュナイダー膜を上げてインプラントの入る余地を作る手術です。
最近はソケットリフトの手法で事足りるのであまり行わない。
侵襲が強いので腫脹アザ痛みに考慮する必要が有る。
注意点はソケットリフトと同じで難易度が高くホームページで書かれていてもほぼ行われていないと思う。実際を見れば分かると思います。
以前は大学に依頼して腸骨を上顎洞に移植してもらったのですが、入院が必要な為、下顎骨からの採取を行っていました。
この手術も侵襲が強いので敬遠される事が多いです。骨造成 移植は採取骨を何処から取ってくるかが重要で採取部位は腫れ痛みアザ等を考慮する必要が有ります。
人工物を上顎洞に移植した場合、3か月程では大した変化は無く、数年かけて硬くなっている事が想像されます。ですから早期に増骨が必要なら自家骨の採取移植が必要になります。
上顎前歯部の骨幅が不足している場合のインプラントと手術の特殊性
この部位は歯が無くなると骨吸収で骨幅が無くなり、薄い骨にインプラントを行なう事もよくあります。その為経験が豊富で無いと躊躇して失敗します。
骨幅が薄くなった時には、上顎の骨の特徴である柔軟性を利用して拡大を図る事によって、インプラントフィックスチャーが埋入可能となるのです。欠損部にブリッジを行って長期にわたり歯の喪失は、骨幅の収縮を招きインプラント手術の困難を招きます。ですから将来入れ歯を希望されない場合計画をもってインプラントをされる事をお勧めします。
薄い骨なので徐々に拡大最後に35nで埋入する時に骨が広がりながら食い込んで行く。
鎮静しているので手術記憶無し。ハイドロコーチゾンで腫脹疼痛軽減。
増骨が必要な場合何処から骨を取ってくるのか?
上顎洞挙上等でどうしても増骨する場合、何処から自分の骨を取ってくるのか疑問に思っていませんか?体から大きく取れるのは腸骨(腰骨)ですけど大学などで入院が必要になりほぼ行われていないのが現状です。インプラントの際はその部位から採れる骨を利用しますが少量です。上顎臼歯部 下顎角部(顎えら) 頤部位 等が考えられます。頤以外は少量の骨しか採取できません。人工物で増骨の場合人工物は硬化して来るのに数年を要して現実的ではないのです。人工物はインプラントの際に補助的に使用しています。つまり増骨は言葉で言うほど簡単ではないのです。インプラントの為の頤部からの骨採取
インプラント手術に恐怖感や吐き気のある方の場合
恐怖感や吐き気をを催す場合静脈内鎮静法を行って治療ストレスを軽減する事が可能です。
通常治療が不可能な場合が有って器具を入れただけで吐き気がしてどうにもならない場合や恐怖感で治療台に座っただけで震えが止まらない パニック障害を起こす 感情の高ぶりで泣き出してしまう等様々な症状に出くわす。途中で鎮静剤の追加が必要になる事も有る。多分他の診療所では治療不可能と考えられる。インプラントの自費診療に鎮静剤の複数使用は行いますが、保険診療では規制があるので制限の為治療しません。すいませんが。
治療法は胃カメラ等と同じです
インプラントに関連する重要な要素
口腔の細菌との関係も重要
口腔の細菌との関係も重要で歯周病の患者であれば非常に多量の細菌が唾液中の漂っていてその数は唾液1cc中108 個です。
歯垢中にはそれより多い細菌が存在しています。歯根周囲やインプラントに付着する事が予測されて、インプラント手術の骨との定着の不確実要素に成ります。細菌は治療終了後のインプラント周囲炎の発生原因になり、インプラントと結合した骨の吸収が起きないとも限りません。
歯周病は可能な限りインプラント手術前に改善しておくことが重要です。
歯周病の改善について
歯周病は以前は歯槽膿漏と呼ばれ言葉が示すように、歯槽部歯肉から排膿する感染症です。
口腔つまり唾液に細菌が漂っている状態ではいくら手術室が綺麗でも何の意味もないのです。手術着を付けて口の中に多量の細菌が居れば清潔な白衣の意味は無くなるのです。
感染の程度から治療可能な歯牙と抜歯必要部位とを選別してインプラントに最善環境を前もって作る必要が有ります。
インプラントの為の歯周病の抜歯基準
- 経験状歯根の歯周ポケットが7~8mmを超えて10mmに近ずく(歯根先端に近づいている)
- 動揺が強い為痛みが持続する
- 常に排膿して治療効果が無い
- 健康診断で白血球数やCRPが口腔に関連して上がっている
- 口腔の歯周病に関連して微熱が続く
- 上記の事によりFocal infection 口腔局所の感染症が全身に及ぼす症状の引き金になっている可能性
上記の基準で抜歯選択 抜歯した歯根に血液や歯周組織の付着は無くすでに排除されているのが理解できる
インプラント歯周炎
インプラントを行って5年以上放置で清掃に来ない場合、インプラント周囲炎で骨が破壊されて膿が出る事が有る。その際原因インプラントの周囲病巣の掻爬とインプラント表層の超音波清掃で骨の回復が期待できる。
治療後の骨の回復
インプラント周囲炎治療後
インプラント周囲炎で周囲の病巣掻爬数か月経過後骨の回復 骨の破壊状態の回復について
インプラントの為の病巣除去手術抜歯しないで保存が可能な場合
病巣を除去して排膿を止める事によって口腔環境を改善する方法 病巣である歯肉ポケットの切除手術 フラップ手術と呼ばれている
骨の厚みと深さそして骨質との関係
当然厚い骨で深さが取れるとインプラントの治療結果は良く、長期にインプラントは維持されることが予測されます。
骨質は適度に硬い事が良く、ドリルを入れてあまり抵抗の無い骨だとトルクを掛けてもインプラントが骨の中で固定しにくい結果となりシッカリするのにコツがいります。
逆に硬すぎる骨だとドリルを入れた時に抵抗が有ってはじき返され、切れるドリルでも骨に発熱の危険が生じて、癒着異常の原因となります。
長期に歯が喪失してその部位にインプラントを行う場合
骨の吸収が強く下がった骨にインプラントを行う場合、周囲の歯の位置より下がった所から歯が立ち上がり、歯冠が長くなる結果となり見た目に影響する事が有ります。
それでは増骨で対処できるのではと考える人もいるのですが、こういった場合骨は垂直に増える事は無く時間の無駄になり勧めません。増骨は骨の側面には有効です、時間も半年近くかかり費用負担に躊躇するところです。
インプラント手術と術前術後の写真について
綺麗な写真が何枚か並んでいるのを見ますが、常にインプラントの治療終了後思った状態になるとは限らないのが現実です。手術を見れば明らかで、骨の形態は大きくは変えられないからです。骨から立ち上がるインプラントに土台になるアバットメントをセットして歯が接続して外見が単純に決まるからです。機能も咬合関係が骨の状態で決まります。
インプラント終了後医科でMRIを取る場合
”よく聞かれることにMRIはインプラントをしている場合影響は有りますか?”
このご質問をよく耳にするところです。
インプラントに使われている素材はチタンで磁化する素材ではありません。ですからMRIには何ら問題はございません
インプラントメーカの添付文書
イプラントを行う上での注意点として下記の疾患には注意とのこと
- 感染症
- 骨 内分泌 造血性の全身疾患
- リュウマチ
- 心臓疾患
- ネフローゼ等の腎臓疾患
- 重篤な肝機能障害 免疫に関連する肝機能障害
- 免疫機能障害
- 再発性口腔粘膜疾患
- コントロールされていない糖尿病
- 当然悪性腫瘍やHIV
インプラント小臼歯部 頤神経近く
インプラントは骨の中央を貫通させ対合歯との関係を考えて埋入を行う。 小臼歯部特に5番は頤神経が出てくる所なので神経を意識する場所 骨が理想的なら5分も有れば処置は終了する。 インプラントは10年を超えると上からの骨の吸収が起こる事が考えられるので、埋入は目視でボーンレベルで行っている。
インプラントの補綴
一定の間隔でインプラントが埋入されているとセレックオムニカムで光学印象でセラミックの歯が作成できる。
上顎の狭い間隔部位のインプラント
上顎の狭い間隔部位のインプラント 病巣除去ガイドは使用すると失敗する病巣の中にインプラントが入ると癒着しない。
ドリルの入れ方が難しい、隣接の歯根に食い込むと失敗になる。やり直しがきかない一発で成功させないといけない手術
インプラント手術で発生する痛みの解決
インプラントは手術です。骨にドリルを入れて人工物を植え込むため痛みが出る事も有るのです。それではどの様なその時に必要か疑問に思いませんか?一般的に鎮痛剤の服用で耐えてくださいと言ってる診療所が普通です。わたしの所では即効性のある薬剤を点滴で投与する事で、即座に痛みを消して苦痛から解放しています。アセリオ点滴の実際は以下です。
下顎前歯部のインプラントについて
下顎前歯部は骨が薄い、隣接歯にエンジンがぶつかってドリルが入りにくいのでエクステンションで深く貫通しないと必要量掘り込めない。細いインプラント体なので深く埋入しないと脱落の可能性が有る。
患者様の来院について
一番の関心事は治療経験についてと治療費が多いです。
診療所にいらしてる患者様の住所地は幅広く厚木 海老名はもちろんですが、
小田急沿線に沿って座間や秦野伊勢原 小田原方面 相模原から八王子方面
海老名からは相鉄線で横浜からあるいは藤沢方面からも来院しています。